Hígado graso
Sinónimo:
Esteatosis hepática.
Consideraciones generales:
El hígado es un órgano conformado por dos lóbulos principales de los cuales el derecho es más grande que el izquierdo. El color café rojizo de este órgano se debe a la cápsula de tejido conectivo que lo cubre.
Es un órgano esencial para la vida. Posee más de dos mil funciones:
Sirve como un gran filtro que ayuda a remover de la sangre: toxinas, medicamentos, productos químicos, drogas o alcohol que de otro modo resultarían nocivos para el organismo.
Produce sustancias como la bilis que favorecen la digestión de alimentos y grasas.
Genera las principales proteínas del cuerpo (albúmina) para poder transportar con ellas los nutrientes a todas las células del organismo.
Produce factores de la coagulación que ayudan a detener hemorragias cuando se producen cortaduras.
Funciona como parte del sistema inmunológico de defensa que protege contra microorganismos que entran al cuerpo.
Según la Fundación Americana de Hígado, se considera normal que éste contenga un poco de grasa. Aún así, si esta acumulación de lípidos representa entre 5 y 10% del peso total del órgano, se habla de hígado graso.
Definición:
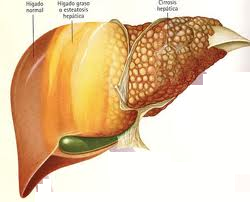
El término hígado graso se refiere a una amplia gama de alteraciones del hígado, donde la alteración fundamental es la acumulación excesiva de grasa (ácidos grasos y triglicéridos) en las células del hígado (hepatocitos). La acumulación de grasa en los hepatocitos puede llevar a inflamación hepática, con la posibilidad de desarrollar fibrosis y finalmente terminar en un daño hepático crónico (o cirrosis hepática).
En personas que no beben alcohol, se le conoce formalmente como enfermedad hepática grasa no alcohólica
Epidemiología:
El hallazgo de hígado graso es extremadamente frecuente. Esta enfermedad se asocia a los siguientes factores de riesgo:
- Obesidad
- Diabetes
- Hipercolesterolemia
- Hipertrigliceridemia
- Sexo femenino
- Antecedentes familiares
Puede ser causada como efecto secundario por el uso de los siguientes medicamentos:
- Amiodarona (antiarritmico)
- Drogas antivirales: análogos de nucleótidos
- Aspirina / Anti-inflamatorios no esteroideos
- Corticosteroides
- Methotrexate
- Nifedipina
- Tamoxifeno
- Tetraciclina
- Ácido Valproico
Sin embargo, es cada vez más frecuente encontrar personas con hígado graso sin estos factores de riesgo. No todas las personas que tienen hígado graso van a desarrollar complicaciones o daño hepático crónico.
Las grasas que el organismo no sabe cómo aprovechar pueden almacenarse en los lugares más inadecuados. Aunque el espejo refiere potenciales rollos y curvas sobredimensionadas, los lípidos pueden ser lo suficientemente audaces como para instalarse sin remordimiento en las arterias o en órganos nobles como el hígado. Normalmente, la grasa que pasa por el hígado se metaboliza y sigue de largo; no se queda allí.
Predisposición:
Al margen de quienes beben, quienes tienen mayor probabilidad de presentar hígado graso son las personas diabéticas y las que tienen factores de riesgo para síndrome metabólico, como la obesidad, el sedentarismo y las alteraciones en el colesterol y los triglicéridos. Se calcula que 20 de cada 100 personas a las que se le diagnostica diabetes por lo general ya tienen hígado graso. De ésas, 5% podría evolucionar a un cáncer hepático si no toma las medidas necesarias para controlar su enfermedad.
Adicionalmente, una persona puede ser delgada -o con un índice de masa corporal adecuado según sus características-, puede no tener problemas de glicemia, altibajos de peso o tensión arterial y aún así estar acumulando grasa en su hígado por falta de actividad física.
Patogenia:
En una primera fase de la enfermedad ocurre la acumulación de grasa sin producir inflamación en el tejido hepático (no hay inflamación ni daños significativos del órgano). A ello se le llama hígado graso simple (también se usa el término esteatosis hepática). La presencia de grasa cambia en forma muy importante el aspecto y la función del hígado, pudiendo ocasionar inflamación hepática. Cuando esta ocurre se da lugar a la llamada esteatohepatitis no alcohólica (EHNA). La trascendencia de la EHNA radica en su potencial progresión hacia la cirrosis hepática, considerada una etapa avanzada de la enfermedad.
Las alteraciones propias del hígado graso no alcohólico (HGNA) comienzan con el hígado graso simple, considerada la anormalidad inicial en el HGNA. El hígado graso simple implica la sola acumulación de grasa en las células del hígado sin la presencia de inflamación o cicatrices en el órgano (fenómeno también llamado fibrosis hepática). La grasa se acumula en gotas dentro de las células del hígado y se compone principalmente de un tipo particular de grasa llamada triglicéridos. El hígado graso simple es una condición (benigna) e inofensiva, que significa que por sí mismo, no causa ningún daño significativo del hígado.
La etapa siguiente en grado de severidad en el espectro del HGNA es la esteatohepatitis no alcohólica (EHNA). Afortunadamente, solamente una fracción pequeña de los pacientes con hígado graso simple desarrollará EHNA. Según lo mencionado, la EHNA implica la acumulación de la grasa en las células del hígado así como la presencia de inflamación del hígado. Las células inflamatorias pueden dañar o destruir las células del hígado (necrosis hepatocelular).
Las evidencias sugieren que la EHNA, en contraste con el hígado graso simple, no es una condición inofensiva. Esto significa que la EHNA puede conducir en última instancia a que ocurran cicatrices en el hígado (que resultan de la muerte de las células de este órgano) y se progrese entonces a una fase avanzada e irreversible en la que el hígado tiene extensas cicatrices, se endurece y no puede funcionar normalmente. Ello corresponde a la cirrosis.
La cirrosis causada por la EHNA es la última y más severa etapa del HGNA. La cirrosis puede dar origen a complicaciones graves que incluyen el cáncer hepático y pueden determinar la necesidad de un trasplante. Aun no se conoce con exactitud la dinámica de progresión desde HGNA simple a EHNA y de EHNA a cirrosis. Sin embargo, individuos que desarrollan cualquiera de las tres etapas del HGNA (hígado graso simple, EHNA, o cirrosis) poseen factores de riesgo comunes.
Causas:
Hay hígados capaces de convivir con el excedente de grasa como quien acoge a un invitado inofensivo. La grasa está allí, pero el hígado no se inflama. Sin embargo, en otros pacientes, el hígado trata de defenderse y comienza a atacada como si fuera un cuerpo extraño. En esos casos se desarrolla una inflamación sostenida y persistente, que si no se trata, podría seguir avanzando por años hasta convertirse en una cirrosis, la tendencia natural del hígado es a regenerarse, pero de tanto repetirse ese proceso de inflamación y cicatrización durante muchos años, comienza a contar con cada vez menos tejido funcional y cada vez más tejido cicatricial, que no tiene ninguna utilidad. Por eso va perdiendo su capacidad.
La causa del HGNA (la acumulación de grasa en el hígado) no se conoce con certeza, pero hay algunos mecanismos que se han demostrado muy importantes en el desarrollo de la enfermedad:
Resistencia a la insulina y síndrome metabólico. Parece ser la causa fundamental. Esto significa que el organismo no maneja apropiadamente el azúcar que se consume en la dieta. Ello produce un exceso de azúcar en la sangre similar, pero menos marcado, a lo que ocurre en la diabetes. El páncreas detecta el exceso de azúcar en la sangre lo que produce un aumento de la insulina y finalmente acumulación de grasa en el hígado, pues esta es la forma de almacenar energía cuando hay exceso de ella.
Síntomas:
El hígado graso es una condición que carece de síntomas obvios.
Si acaso, la persona podría tener en algún momento dado cierta sensación de pesadez en el lugar donde se ubica el hígado, en la parte derecha del abdomen, pero en realidad no es un cuadro que se manifieste con señales evidentes. Cuando ya la inflamación lleva mucho tiempo, sí podrían aparecer otros síntomas. La Fundación Americana del Hígado cita entre ellos la fatiga, falta de apetito, dolor abdominal, pérdida de peso, náuseas y coloración amarillenta en piel y ojos.
El HGNA frecuentemente es asintomático y se diagnostica generalmente por accidente, cuando el paciente se realiza exámenes por otra causa. Infrecuentemente los pacientes pueden referir fatiga, malestar o incluso sensación de pesadez en el cuadrante superior derecho del abdomen. Raramente puede evidenciarse ictericia leve (coloración amarillenta de la piel y mucosas). Por definición, un consumo alcohólico superior a 20g/día (aproximadamente 25 ml/diarios) excluye esta condición.
Las alteraciones más frecuentes son elevaciones leves de transaminasas ALT o TGP, AST o TGO (usualmente se encuentra mayor elevación en la ALT que en la AST), GGT e incluso bilirrubina.
Algunas personas se quejan de dolor abdominal leve a moderado en el hipocondrio derecho (la zona donde se ubica el hígado). Sólo un pequeño porcentaje de pacientes presentan síntomas de insuficiencia hepática. Es importante la determinación de la VSG, glicemia, albúmina y el tiempo de protrombina.
Diagnostico:
Cuando se hace un eco abdominal, un médico puede observar superficialmente si hay grasa en este órgano. Si se hace una prueba de sangre, una enzima que se llama ALT también puede salir un poco alterada.
Aún así, un médico no debe conformarse y diagnosticar por eso que sólo se trata de un hígado graso; sería importante que a ese paciente lo vea un especialista en esto para descartar otras condiciones que pueden coexistir con el hígado graso, que también pueden inflamarlo y que requieren tratamiento como una hepatitis B o C, por ejemplo
Si bien la biopsia hepática es el único examen que permite asegurar el diagnóstico, no todas las personas en que se sospecha el diagnóstico de hígado graso son sometidas a este procedimiento. Esta muestra acumulación de grasa en los hepatocitos y puede haber además grados variables de inflamación y fibrosis. Es habitual hacer el diagnóstico presuntivo de hígado graso con imágenes sugerentes (ecografía, tomografía computada o resonancia magnética). La ecografía es una técnica moderadamente efectiva para el diagnóstico de esteatosis hepática y para la clasificación de la severidad de la enfermedad en la muestra global, existiendo una adecuada correlación entre los diferentes radiólogos que realizaron los informes. Por lo tanto si se realiza la ultrasonografía abdominal con los cortes estandarizados y se analiza el grado de infiltración grasa según los criterios que utilizamos se logra una correlación moderada con el compromiso histológico. Desafortunadamente, la ecografía no puede diferenciar esteatohepatitis de fibrosis y su sensibilidad cae marcadamente cuando el grado de esteatosis disminuye por debajo de un 30%.
La biopsia hepática es, sin embargo, el único examen que permite diferenciar entre “esteatosis simple” (acumulación de grasa) y “esteatohepatitis” (grasa asociada a inflamación y fibrosis).
Tratamiento:
No son casos que se resuelvan con un hepatoprotector. Se tratan mejorando la alimentación –limitando el consumo de grasas-, haciendo ejercicio varias veces a la semana, procurando que el colesterol se mantenga en niveles razonables y controlando la enfermedad de base si la hubiera, como la diabetes o el síndrome metabólico. No hablamos de una reversión total del problema, pero puede mejorar bastante. Después de los 40 años, sería ideal que cada quien se hiciera una prueba de ALT, un compuesto que se eleva en la sangre ante exceso de grasas, virus o toxicidad hepática. Así como uno está pendiente de su corazón o de sus riñones, también tiene que revisar su hígado.
Pronóstico:
La mayoría de las personas con hígado graso no van a desarrollar consecuencias graves de la enfermedad. Aproximadamente un 20% de los sujetos pueden tener algún grado de fibrosis hepática en la biopsia, lo que puede llevar a grados más avanzados de la enfermedad, incluyendo la cirrosis hepática y el hepatocarcinoma.
Dr. Avilio Méndez Flores
[ad code=2 align=center]

Hola
Tengo higado graso pero soy delgada peso 54k y mido 1.58, al tener un dolor muy fuerte en el estomago fui al hospital de urgencia y en una eco vieron que tenia el higado graso.
Porque si soy delgado tengo esta enfermedad?
Que tan grave es?
debo preocuparme o no?
Si me pueden ayudar les agradezco.
Un Saludo,
Martha