Apendicitis aguda
Definición:
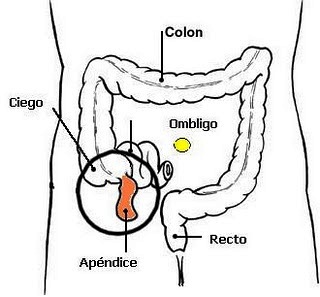
La apendicitis es la inflamación del apéndice, el cual se ubica en el ciego (la porción donde comienza el intestino grueso). Prácticamente todos los casos de apendicitis requieren de un procedimiento quirúrgico llamado apendicectomía, que no es más que la extirpación del apéndice inflamado.
Anatomía:
El apéndice es un órgano hueco pequeño adherido al intestino grueso ubicado en la parte inferior derecha del abdomen. Igual que las amígdalas (anginas) y las adenoides, contiene una gran cantidad de glándulas linfáticas. Su principal función es ayudar al sistema inmunológico a crear las defensas del organismo, sin embargo, puede ser extirpado a temprana edad sin efectos adversos.
Historia:
Aunque aparece en dibujos anatómicos de Leonardo da Vinci en 1500, no es hasta más adelante (en 1524 por Capri y en 1543 por Vesalio) cuando se describe el apéndice como tal. El primer caso de apendicitis fue relatado probablemente por Fernel en 1554 en la autopsia de una niña de 7 años. Múltiples casos de apendicitis fueron hallados en autopsias posteriores. El primer abordaje quirúrgico conocido fue el realizado por Amyand en 1736. Operó a un chico con una fístula enterocutánea a través de una hernia inguinal y encontró un apéndice perforado en su interior al disecar el saco herniario. Actualmente se denomina hernia de Amyand a aquella que contiene en su interior un apéndice incarcerado.
No es hasta 1880 cuando se realiza la primera apendicectomía transabdominal, por parte de Lawson Tait en Londres, que extirpó un apéndice gangrenoso. Su fisiopatología fue descrita por primera vez en 1886 por Reginald Fitz. La primera serie de casos quirúrgicos fue la publicada por Charles McBurney en 1893. Tras ello se denominó punto de McBurney al lugar de mayor sensibilidad a la palpación del abdomen en el caso de apendicitis. El tercio medio de una imaginaria línea que uniera la espina ilíaca anterosuperior con el ombligo pasó a conocerse como signo de McBurney. Desde entonces es reconocida como una de las causas más frecuentes de dolor abdominal agudo o repentino en el mundo. Aproximadamente el 7% de la población será operado de una apendicectomía debido a una apendicitis aguda.
Epidemiología:
La apendicitis puede ocurrir a cualquier edad, aunque la incidencia máxima de la apendicitis aguda se presenta con mayor frecuencia en las personas entre 20 y 30 años. En este grupo de edad, exceptuando las hernias estranguladas, es la causa más frecuente de dolor abdominal intenso, súbito y de cirugía abdominal de urgencias en muchos países. Es también una causa importante de cirugías pediátricas, ya que es frecuente en preescolares y escolares. También existe un factor genético.
La tasa de apendicectomía es aproximadamente del 12% en hombres y del 25% en mujeres. En la población en general las apendicectomías por una apendicitis ocurren en 10 de cada 10.000 pacientes cada año y las tasas de mortalidad son menores de 1 por 100.000 pacientes desde el año 1970.
En el mundo, la incidencia de apendicitis es mucho menor en países en vías de desarrollo, sobretodo en algunas partes de África y en los grupos de menor nivel socioeconómico. A pesar de la aparición de nuevas y mejoradas técnicas de diagnóstico, la apendicitis se diagnostica erróneamente en un 15% de los casos y no se ha notado una disminución en la tasa de ruptura de un apéndice inflamado desde los años 1990.
La data epidemiológica ha demostrado que la diverticulitis y los pólipos adenomatosis no se veían en comunidades libres de apendicitis y que la aparición del cáncer de colon es extremadamente rara en esas poblaciones. Caso contrario se ha visto en pacientes con apendicitis, ocurriendo ésta como antecedente al cáncer de colon y de recto.
En 2008 se reportó por primera vez en la literatura una apendicitis dentro de una hernia umbilical en un recién nacido de 25 días de edad. Las apendicitis dentro de otras hernias no son tan infrecuentes, ocurriendo en hernias inguinales (hernia de Amyand) y femorales (hernia de Garengeot).
Causas:
La principal teoría de la fisiopatología de la apendicitis, basado en evidencias experimentales apunta hacia un taponamiento de la luz del apéndice por una hiperplasia linfoidea, mostrando como uno de las primeras causas; la segunda es el taponamiento del apéndice por un apendicolito. Las infestaciones (Ascaris lumbricoides, Enterobius vermicularis o larva de Tenia) pueden también ocluir la luz del apéndice (la presencia de semillas es muy raro) lo cual causa una obstrucción con aumento de la presión por la producción de mucosidad propia del órgano. Rara vez ocurre obstrucción del apéndice por razón de un tumor. El aumento progresivo de la presión intraapendicular va ocluyendo la luz del órgano y por presión externa resulta en trombosis y oclusión primero los capilares linfáticos, luego los venosos y al final, los arteriales, conduciendo a isquemia que evoluciona a gangrena, necrosis y posteriormente a perforación. La perforación conduce a una peritonitis y esta aumenta el riesgo de mortalidad del paciente. Esta ruta de progresión de la enfermedad se interrumpe con el tratamiento quirúrgico y muy rara vez se recupera espontáneamente.
Las bacterias intestinales se escapan a través de las paredes del apéndice, se forma pus dentro y alrededor del apéndice y el resultado de una ruptura de este tipo es una peritonitis, que puede conllevar a una sepsis infecciosa y disfunción orgánica múltiple y, eventualmente la muerte. Entre los agentes que causan bloqueo del apéndice se encuentran cuerpos extraños, trauma físico, gusanos intestinales y linfadenitis. El bloqueo por acumulación de heces, llamado fecalito, ha causado interés reciente en investigadores como agente etiológico de la apendicitis. La incidencia de fecalitos es mayor en países desarrollados que en países en desarrollo, frecuentemente asociado a las apendicitis complicadas. Los apendicolitos y fecalitos aparecen en el apéndice probablemente debido a una retención fecal en el colon derecho y una prolongación en el tiempo del tránsito fecal por esa región.
Sin embargo, dicha obstrucción de la luz como factor patógeno se identifica sólo en 30 a 40% de los casos. En la mayoría de los casos, el acontecimiento inicial es la ulceración de la mucosa, bien sea por etiología vírica o bacteriana como el caso del género Yersinia.
También se ha sugerido que la estasis o parálisis total del flujo fecal juega un papel en la apendicitis, pues se ha demostrado que los pacientes con apendicitis aguda tienen un menor número de movimientos intestinales por semana en comparación con la población control.
Varios estudios ofrecen evidencias que una dieta baja en fibra tiene importancia en la patogénesis de la apendicitis. Ello puede ir asociado a un aumento en el reservorio fecal del colon derecho, pues la carencia de fibra en la dieta aumenta el tiempo de tránsito fecal.
Las causas de la apendicitis son muy variadas, en resumen las más comunes:
• Parasitosis: Es una inflamación producida por parásitos que se alojan en el aparato digestivo. Por ello, se recomienda una desparasitación al menos cada seis meses para evitar complicaciones como la apendicitis.
• Residuos de alimentos: Las semillas son los principales alimentos que se quedan atrapados en el intestino, lo que obstruye la buena irrigación del apéndice. Cuando se produce la apendicitis, lo más recomendable es la cirugía para extirparla.
• Estreñimiento: La acumulación de heces debido a un intestino perezoso produce esta infección que si no se atiende a tiempo puede causar peritonitis.
• Inflamación: Cuando las paredes linfoides se hinchan provocan la infección debido a bacterias que provienen del intestino, mismas que llegan al apéndice a través de la sangre.
• Tumor: En el peor de los casos, la obstrucción del apéndice puede deberse a un tumor cancerígeno que hay que extirpar inmediatamente para evitar una infección masiva en el organismo.
Patogenia:
La inflamación del apéndice produce, con el tiempo, una obstrucción de la luz del órgano. Esa obstrucción conlleva a una acumulación de las secreciones de la mucosa con aumento consecuente de la presión intra luminal. De proceder el cuadro inflamatorio y obstructivo, se comprimen las arterias y venas causando isquemia e invasión bacteriana a la pared del apéndice con necrosis, gangrena y ruptura si no se trata de inmediato.
Basado en esa secuencia de estadios evolutivos, el apéndice con signos de inflamación leve se conoce como edematosa,(catarral o mucosa; flegmonosa);supurativa o “purulenta” pasando luego a gangrenosa perforándose, pudiendo evolucionar a un absceso apendicular o un plastrón apendicular, o una etapa más grave la peritonitis (pelviperitonitis o peritonitis generalizada).
Síntomas:
• Dolor agudo en el vientre o abdomen (concentrado en el área del ombligo) que puede ser intermitente al principio y luego se vuelve constante y se localiza del lado derecho. Duele al apretar y es peor al soltar.
• Náusea y vómito.
• Pérdida del apetito.
• Fiebre baja.
• Diarrea o estreñimiento.
• Dificultad para pasar gas.
• Abdomen inflamado (hinchado) y distendido en especial en los bebés y los niños pequeños (lactantes).
Las señales y los síntomas más comunes de una apendicitis son dolor abdominal, molestia, vómito y fiebre. El dolor puede estar alrededor del ombligo pero pronto se desplaza hacia la porción inferior derecha del abdomen. El área más dolorosa está ubicada a mitad de camino entre el hueso de la cadera y el ombligo, pero puede variar. El niño puede estar doblado de dolor y quizás prefiere estar acostado sobre el lado izquierdo con las rodillas pegadas al pecho. Vómitos y falta de apetito también pueden ser otras señales de la apendicitis. Puede haber diarrea.
Diagnóstico:
El diagnóstico de la apendicitis se basa en la exploración física y en la historia clínica, complementado con análisis de sangre, orina y otras pruebas como las radiografías simples de abdomen, de pie y en decúbito, ecografía abdominal y TAC abdominal simple entre otros.
La exploración física se basa en la palpación abdominal. La presentación de la apendicitis suele comenzar como un dolor repentino localizado en la mitad inferior de la región epigástrica o región umbilical, caracterizado por ser un dolor de moderada intensidad y constante que ocasionalmente se le superponen calambres intermitentes. Luego desciende hasta localizarse en la fosa ilíaca derecha, en un punto ubicado en la unión del tercio externo con los dos tercios internos de una línea imaginaria entre el ombligo y la espina ilíaca antero-superior, llamado Punto de McBurney.
En el 75% de los casos existe la tríada de Cope, que consiste en la secuencia dolor abdominal, vómitos alimentarios y febrícula. Los signos clásicos se localizan en la fosa ilíaca derecha, en donde la pared abdominal se vuelve sensible a la presión leve de una palpación superficial. Además, con la descompresión brusca dolorosa del abdomen, un signo llamado Signo del Rebote, se indica una reacción por irritación peritoneo parietal. En los casos de que el apéndice esté ubicado detrás del ciego, la presión profunda del cuadrante inferior derecho puede no mostrar dolor, llamado apéndice silente. Ello se debe a que el ciego, por estar distendido con gases, evita que la presión del examinador llegue por completo al apéndice. Igualmente, si el apéndice se ubica dentro de la pelvis, por lo general hay la ausencia de rigidez abdominal. En tales casos, el tacto rectal produce el dolor por compresión retro vesical. El toser puede aumentar o producir dolor en el punto de McBurney el cual es la forma menos dolorosa de localizar un apéndice inflamado. El dolor abdominal puede empeorar al caminar y es posible que la persona prefiera quedarse quieta debido a que los movimientos súbitos le causan dolor. Si la localización del apéndice es retrocecal, la localización del dolor puede ser atípica, ubicándose en hipocondrio derecho y flanco derecho; por eso la importancia de usar otros métodos diagnósticos aparte de la clínica del paciente, como la ecografía.
En los niños el diagnóstico puede ser más difícil por la irritabilidad del paciente y su falta de colaboración para el examen físico, en estos casos el papel de la ecografía es muy eficiente como medio diagnóstico de gabinete. En ocasiones en niños con apendicitis de localización pélvica puede suceder una erección peneana, debido a la irritación del peritoneo sobre la fascia de Waldeyer ocasionando un estímulo parasimpático, dicho evento es conocido como signo de Eros. Si la palpación del abdomen produce una rigidez involuntaria, se debe sospechar una peritonitis, que es una emergencia quirúrgica. También en los ancianos puede ser difícil el diagnóstico por el alto umbral al dolor por parte de éstos, la poca atención que se les da y por otras patologías.
Métodos de exploración diagnóstica:
Signo de Rovsing:
La palpación profunda de la fosa ilíaca izquierda puede producir dolor en el lado opuesto, la fosa ilíaca derecha, lo cual describiría un signo de Rovsing positivo, uno de los signos usados en el diagnóstico de la apendicitis. La presión sobre el colon descendente que se refleja en el cuadrante inferior derecho es también una indicación de irritación del peritoneo. La presión en la fosa ilíaca izquierda genera desplazamiento del gas en el marco cólico en forma retrograda, y al llegar dicho gas al ciego se produce dolor en la fosa ilíaca derecha. También se produce el mismo fenómeno presionando sobre el epigastrio, conocido como signo de Aaron o, si es en el hipocondrio derecho, Signo de Cheig.
Signo del Psoas:
A menudo, el apéndice inflamado se ubica justo por encima del llamado músculo psoas de modo que el paciente se acuesta con la cadera derecha flexionada para aliviar el dolor causado por el foco irritante sobre el músculo. El signo del psoas se confirma haciendo que el paciente se acueste en decúbito supino mientras que el examinador lentamente flexione el muslo derecho, haciendo que el psoas se contraiga. La prueba es positiva si el movimiento le causa dolor al paciente. Aunque este signo también llamado signo de Cope se presenta en casos de absceso del psoas.
Signo del obturador:
Similar al signo del psoas, el apéndice inflamado puede estar en contacto con el músculo obturador, localizado en la pelvis, causando irritación del mismo. El signo del obturador se demuestra haciendo que el paciente flexione y rote la cadera hacia la línea media del cuerpo mientras se mantiene en posición acostada boca-arriba, o posición supina. La prueba es positiva si la maniobra le causa dolor al paciente, en especial en el hipogastrio.
Pruebas de Laboratorio:
El hemograma con recuento diferencial muestra una leve leucocitosis (10.000–18.000/mm) con predominio de neutrófilos en pacientes con apendicitis aguda no complicada. Los conteos de glóbulos blancos mayores de 18.000/mm aumentan la posibilidad de una apendicitis perforada. El examen de orina es útil para descartar una infección urinaria, pues en la apendicitis aguda, una muestra de orina tomada por sonda vesical no se caracteriza por bacteriuria o bacterias en la orina.
La radiografía de abdomen debe ser tomada en casos de abdomen agudo y, aunque no son relevantes para el diagnóstico de apendicitis, son útiles para descartar otras patologías, como la obstrucción intestinal o un cálculo ureteral. Ocasionalmente, sobre todo en niños, el radiólogo experimentado puede notar un fecalito radiopaco en la fosa ilíaca derecha, sugestivo de una apendicitis.
Las ecografías y las ecografías-Doppler también ofrecen información útil para detectar la apendicitis, pero en una cantidad nada despreciable de casos (alrededor del 15%), especialmente en aquellos en un estado inicial sin líquido libre intraabdominal, una ultrasonografía de la región de la fosa ilíaca puede no revelar nada anormal a pesar de haber apendicitis. A menudo, en una imagen ecográfica puede distinguirse lo que es apendicitis de otras enfermedades con signos y síntomas muy similares como por ejemplo la inflamación de los ganglios linfáticos cercanos al apéndice. En situaciones donde hay una TAC (Tomografía axial computarizada) disponible, es el método preferido. Una TAC correctamente realizada tiene una tasa de detección (sensibilidad) por encima del 95%.). Lo que se busca en una TAC es la falta de contraste en el apéndice y signos de engrosamiento de la pared del apéndice, normalmente >6mm en un corte transversal; también pueden haber evidencias de inflamación regional la llamada “grasa desflecada”. Las ecografías son especialmente útiles para valorar las causas ginecológicas del dolor abdominal derecho inferior en mujeres puesto que la TAC no es el método ideal para estas circunstancias.
Escala de Alvarado:
La probabilidad del diagnóstico correcto de apendicitis se incrementa cuando se hace hincapié en las manifestaciones clínicas específicas, las cuales se resumen en una escala de puntuación denominada la Escala de Alvarado.
Dolor migrante fosa ilíaca derecha 1 punto
Anorexia 1 punto
Náusea y vómitos 1 punto
Signos
Dolor en la fosa ilíaca derecha 2 puntos
Dolor de rebote a la palpación 1 punto
Fiebre 1 punto
Laboratorio
Leucocitosis 2 puntos
Neutrófilos inmaduros 1 punto
Puntaje total 10 puntos
Un valor acumulado de 7 o más puntos es altamente sugestivo de una apendicitis. Cuando el puntaje no pasa de 5-6 puntos, se recomienda realizar una tomografía para reducir la probabilidad de falsos negativos descubiertos durante la apendectomía.
Otros signos sugerentes de apendicitis son el Punto de Lanz, el Punto de Morris y el Punto de Lecene. El paciente puede presentar náuseas, vómitos, taquicardia, en especial si se acompaña de fiebre (entre 37,5 y 38 °C) y anorexia. El tacto rectal puede servir para orientar el diagnóstico: si la pared derecha (donde está el apéndice) está inflamada, es probable que el paciente tenga apendicitis.
Diagnóstico diferencial:
La precisión diagnóstica de la apendicitis suele ser entre el 75-80% basado en los criterios clínicos. Cuando se erra, las alteraciones más frecuentes encontradas en la operación son, en orden de frecuencia, la linfadenitis mesentérica, ausencia de enfermedad orgánica, enfermedad inflamatoria pélvica aguda, rotura de folículo ovárico o cuerpo amarillo y gastroenteritis aguda.
En la infancia:
Gastroenteritis, adenitis mesentérica, divertículo de Meckel, invaginación intestinal, púrpura de Schönlein-Henoch, neumonía lobar o linfangioma intraabdominal.
En adultos:
Enteritis regional, cólico nefrítico, úlcera péptica perforada, torsión testicular, pancreatitis, hematoma de la vaina del músculo recto mayor del abdomen, enfermedad inflamatoria pélvica, embarazo ectópico, endometriosis, torsión o ruptura de un quiste ovárico, piocolecisto.
En ancianos:
Diverticulitis, obstrucción intestinal, cáncer de colon, isquemia mesentérica, aneurisma de aorta con fuga.
Tratamiento:
Extirpación quirúrgica, porque si se rompe se esparcen las bacterias y se infecta todo el abdomen, causando problemas de salud graves e incluso la muerte.
Este proceso puede realizarse bien por laparoscopia, por incisiones de Rocky-Davis o McBurney o laparotomía. El tratamiento siempre es quirúrgico. En casos sin tratamiento el índice de mortalidad es elevado, principalmente debido a complicaciones como la peritonitis y el shock séptico (en particular cuando el apéndice inflamado se rompe). La mortalidad asociada al proceso es baja salvo cuando aparece perforación libre y peritonitis asociada a shock séptico.
Complicaciones:
El no tener asistencia médica inmediata, puede ocasionar peritonitis, es decir la inflamación del perineo o la capa que recubre los órganos en el abdomen, teniendo un desenlace mortal. Por eso, es vital reconocer los síntomas de apendicitis para actuar rápidamente y con urgencia.
Pronóstico:
La mayoría de los pacientes con apendicitis se recuperan con facilidad después del tratamiento quirúrgico, sin embargo, pueden ocurrir complicaciones si se demora el tratamiento. La recuperación depende de la edad y condición de salud del paciente y otras circunstancias, como las complicaciones y el consumo de licor, entre otras. Por lo general la recuperación después de una apendicectomía tarda entre 10 y 28 días y en niños alrededor de los 10 años, puede tardar hasta 3 semanas.
La posibilidad de una peritonitis pone en peligro la vida del paciente, por ello la conducta frente a una apendicitis es la de una evaluación rápida y un tratamiento sin demoras. La apendicitis clásica responde rápidamente a una apendicectomía, aunque en algunas ocasiones se resuelve espontáneamente. Aún permanece en debate si hay ventajas en una apendicectomía electiva en estos pacientes para prevenir un episodio recurrente. La apendicitis atípica, es decir, aquella asociada a un apéndice supurativo o purulento, es más difícil de diagnosticar y es la que con más frecuencia causa complicaciones, aún si la operación quirúrgica ocurre con rapidez.
La mortalidad y las complicaciones severas, aunque infrecuentes, ocurren especialmente si se acompaña con peritonitis, si esta persiste o si la enfermedad toma su curso sin tratamiento. Una de las complicaciones poco frecuentes de una apendicectomía ocurre cuando queda tejido remanente inflamado después de una apendicectomía incompleta. Algunos grupos especiales como exploradores, submarinistas, astronautas y otros que no tengan acceso fácil a un cirujano, se realizan la apendicectomía profiláctica. En caso de que se haga un abordaje para una apendicectomía y se encuentre otra patología, y el apéndice esté sano, se hará una apendicectomía incidental (resección o invaginación).