Meningitis meningocócica
Consideraciones generales:
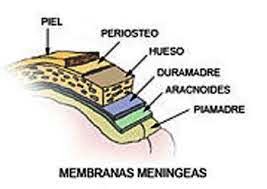
La meningitis, frecuentemente referida por el público en general como la meningitis espinal, es una infección en las capas del tejido que cubren el cerebro y la espina dorsal. Puede ser causada por muchos gérmenes diferentes. Es generalmente una enfermedad muy seria la cual puede resultar en ceguera, sordera, amputaciones, daño permanente al cerebro o aún hasta la muerte. Sin embargo, con tratamiento apropiado, muchas personas se recuperan totalmente.
Definición:
La meningitis meningocócica es una infección bacteriana grave de las membranas que rodean el cerebro y la médula espinal causada por la bacteria Neisseria meningitidis.
Historia:
El primer reporte de una bacteria específica que cause meningitis fue hecha por el bacteriólogo australiano Anton Weichselbaum, quien en 1887 describió al Meningococo. Los primeros reportes indicaban que la tasa bruta de mortalidad era tremendamente alta, cerca del 90%. Para 1906 se produjo un antisuero extraído de caballos, mejorado por Simon Flexner, un científico estadounidense que disminuyó marcadamente la mortalidad por la enfermedad meningocócica. En 1944, se reportó por primera vez que la penicilina era efectiva combatiendo la meningitis. Finalmente, con la producción de la vacuna anti Haemophilus conllevó a una caída notoria en el número de casos de meningitis asociados con esa bacteria, y evidencias publicadas en el año 2002 demostraron que el tratamiento con esteroides mejoraba el pronóstico de la meningitis bacteriana.
Frecuencia:
La mayor frecuencia de la enfermedad se registra en el África subsahariana, en el llamado «cinturón de la meningitis», que va desde el Senegal al oeste hasta Etiopía al este.
En la temporada epidémica de 2009, 14 países africanos que reforzaron la vigilancia notificaron 88.199 casos sospechosos, 5.352 de ellos mortales, que es la cifra más elevada desde la epidemia de 1996.
Existen varias vacunas que permiten controlar la enfermedad: una vacuna conjugada contra los meningococos del grupo A, vacunas conjugadas contra el grupo C, vacunas tetravalentes (grupos A, C, Y y W135) y vacunas a base de polisacáridos meningocócicos.
Tendencias de los brotes:
La meningitis meningocócica produce en todo el mundo pequeños conglomerados de casos y presenta variaciones estacionales que explican una proporción variable de las meningitis bacterianas epidémicas.
Riesgos:
La mayor carga de enfermedad meningocócica corresponde a una zona del África subsahariana conocida como el «cinturón de la meningitis», que va del Senegal al oeste hasta Etiopía al este. Durante la estación seca, entre diciembre y junio, los vientos cargados de polvo, el frío nocturno y las infecciones de las vías respiratorias altas se combinan para dañar la mucosa nasofaríngea, con el consiguiente aumento del riesgo de enfermedad meningocócica. Al mismo tiempo, la transmisión de N. meningitidis puede verse facilitada por el hacinamiento de los hogares y los grandes desplazamientos regionales de población con motivo de peregrinaciones y mercados tradicionales. Esta combinación de factores explica las grandes epidemias que se producen durante la estación seca en el «cinturón de la meningitis».
Debido a la inmunidad colectiva, gracias a la cual se bloquea la transmisión cuando un porcentaje crítico de la población ha sido vacunado o ha estado en contacto con la bacteria, y a otras razones que todavía no se comprenden bien, las epidemias se presentan en ciclos plurianuales.
Agente causal:
Hay diferentes bacterias causantes de meningitis. Neisseria meningitidis es una de ellas, y puede causar grandes epidemias. Se han identificado 12 serogrupos de N. meningitidis, cinco de los cuales (A, B, C, W135 y X) pueden causar epidemias. La distribución geográfica y el potencial epidémico varían según el serogrupo.
N. meningitidis solo infecta al ser humano; no hay reservorios animales. Hay personas que son portadoras faríngeas de la bacteria, que a veces, por razones no totalmente esclarecidas, puede superar las defensas del organismo y propagarse al cerebro a través del torrente sanguíneo. Aunque nuestros conocimientos tienen lagunas, se cree que un 10 a 20% de la población es portadora de N. meningitidis, aunque la tasa de portadores puede ser más elevada en situaciones epidémicas.
Contagio:
La bacteria se transmite de persona a persona a través de pequeñas gotas de las secreciones respiratorias o de la garganta. La propagación de la enfermedad se ve facilitada por el contacto estrecho y prolongado (besos, estornudos, tos, dormitorios colectivos, vajillas y cubiertos compartidos) con una persona infectada.
Susceptibilidad:
Aproximadamente 15-20% de las personas normales y saludables llevan gérmenes de meningococo en su nariz y garganta y, permanecen en buen estado. El por qué algunas personas repentinamente se enferman a causa de este germen no es todavía entendido y sucede de una manera impredecible.
Se conocen dos grupos de personas quienes cuentan con una mayor probabilidad de enfermarse, como un resultado de un contacto directo con un caso de infección:
El primer grupo son personas quienes viven juntas bajo el mismo techo en donde hay un caso de meningitis en el hogar.
El segundo grupo son los niños en edad preescolar en centros de cuidado diurno en dónde ha habido un caso de meningitis.
En general, los niños en la misma escuela no cuentan con un riesgo mayor de enfermase y deberán únicamente ser observados. Es ciertamente lo mismo en el caso de los adultos quienes trabajan juntos.
En un hospital, las únicas personas que pueden tener mayor probabilidad de contraer meningitis meningococo son aquellas quienes tienen un contacto directo de cara a cara con un caso, como el que puede ocurrir durante la respiración artificial.
Precauciones:
Aquellos quienes son contactos cercanos (miembros del hogar, alumnos de centros de cuidado diurno y maestros y, “sus mejores amigos”) usualmente se les aconsejarán que tomen antibióticos durante el curso de dos días para reducir el riesgo a la meningitis. Dependiendo del antibiótico que se use, esta puede ser una sola dosis o hasta un máximo de dos días de medicamento. Los medicamentos que se usan son ciprofloxacina o rifampicina los cuales se administran oralmente, o ceftriaxona administrado por medio de inyección.
Período de incubación:
El periodo de incubación medio es de 4 días, pero puede oscilar entre 2 y 10 días.
En la mayoría de las situaciones, existe una muy pequeña probabilidad de que un individuo quien ha sido expuesto a un caso de meningitis meningococo por consiguiente también se enferme. Sin embargo, cualquier persona quien ha estado cerca de algún caso de meningitis deberá estar bajo alerta de la posibilidad de portar la enfermedad en sí misma y, deberá buscar atención médica si desarrolla síntomas de meningitis. Si la persona va a enfermar, los síntomas se presentarán después de tan solo unos días. La mayoría de las personas se enfermarán después de dos a diez (2-10) días; lo normal es de tres a cuatro (3-4) días.
Síntomas:
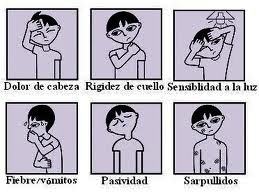
Los síntomas más frecuentes son rigidez de nuca, fiebre elevada, foto sensibilidad, confusión, cefalea y vómitos. Incluso cuando se diagnostica tempranamente y recibe tratamiento adecuado, un 5 a 10% de los pacientes fallece, generalmente en las primeras 24 a 48 horas tras la aparición de los síntomas.
En adultos:
Fiebre
Dolor de cabeza severo
Rigidez del cuello
Náuseas y quizás vómitos
Una erupción de la piel que se ve como pequeñas manchas, rojas o purpurinas.
Cualquier infante con fiebre de 38.3 °C o más a quien no se le despierta fácilmente deberá ser visto por un doctor.
Las personas con meningitis pueden también encontrarse confusas o muy mareadas; a veces pueden entrar en coma del cual no se les puede despertar. El obtener consejo médico temprano cuando una persona tiene fiebre, cuello rígido y dolor de cabeza, especialmente cuando se ha reportado la meningitis en la comunidad, puede salvar la vida.
Diagnóstico:
El diagnóstico inicial de la meningitis meningocócica puede establecerse a partir de la exploración física, seguida de una punción lumbar que muestra un líquido cefalorraquídeo (LCR) purulento. A veces se puede observar la bacteria en el examen microscópico del LCR. El diagnóstico es respaldado o confirmado por el cultivo positivo de la sangre o del LCR, las pruebas de aglutinación o la reacción en cadena de la polimerasa (PCR). La identificación de los serogrupos y el antibiótico son importantes para definir las medidas de control.
Tratamiento:
La enfermedad meningocócica puede ser mortal y debe considerarse siempre como una urgencia médica. Hay que ingresar al paciente en un hospital o centro de salud, aunque no es necesario aislarlo. El tratamiento antibiótico apropiado debe comenzar lo antes posible, de preferencia después de la punción lumbar, siempre que esta se pueda practicar inmediatamente. El inicio del tratamiento antes de la punción puede dificultar el crecimiento de la bacteria en el cultivo de LCR y la confirmación del diagnóstico.
Se pueden utilizar diferentes antibióticos, como la penicilina, ampicilina, cloramfenicol y ceftriaxona. En condiciones epidémicas en zonas de África con escasos recursos e infraestructura sanitaria deficiente los fármacos de elección son el cloranfenicol oleoso o la ceftriaxona, pues se ha demostrado la eficacia de una dosis única frente a la meningitis meningocócica.
Secuelas:
La meningitis bacteriana puede producir daños cerebrales, sordera o discapacidad de aprendizaje en un 10 a 20% de los supervivientes.
Pronóstico:
Puede causar importantes daños cerebrales y es mortal en el 50% de los casos no tratados.
Aún cuando sea tratada con los antibióticos correctos, cerca de 10-20% de las personas que contraen esta enfermedad mueren, con frecuencia dentro de unas cuantas horas después de la primera manifestación de los síntomas de la enfermedad.
Complicación:
Una forma menos frecuente pero aún más grave de enfermedad meningocócica es la septicemia meningocócica, que se caracteriza por una erupción cutánea hemorrágica y colapso circulatorio rápido.
Prevención:
Hay tres tipos de vacunas.
Las vacunas a base de polisacáridos están disponibles desde hace más de 30 años. Dichas vacunas pueden ser bivalentes (grupos A y C), trivalentes (grupos A, C y W) o tetravalentes (grupos A, C, Y y W135).
No se pueden desarrollar vacunas contra el grupo B a base de polisacáridos por el mimetismo antigénico de estos con polisacáridos del tejido nervioso humano. Por consiguiente las vacunas contra el meningococo del grupo B desarrolladas en Cuba, Noruega y los Países Bajos son a base de proteínas de la membrana externa.
Desde 1999 disponemos de vacunas conjugadas contra el meningococo del grupo C que han sido ampliamente utilizadas. Desde 2005 se ha autorizado en los Estados Unidos de América, Canadá y Europa una vacuna conjugada tetravalente (grupos A, C, Y y W135) para niños y adultos.
Se ha demostrado que todas estas vacunas son seguras y eficaces, y producen efectos colaterales leves e infrecuentes. Las vacunas pueden no proporcionar protección hasta 10 a 14 días después de su administración.
Respuesta mundial de salud pública:
La OMS fomenta una estrategia en dos frentes que comprende la preparación y la respuesta frente a las epidemias. La preparación se centra en la vigilancia, desde la detección e investigación de los casos hasta su confirmación de laboratorio. Esto requiere un reforzamiento de la vigilancia y de la capacidad de laboratorio para detectar tempranamente las epidemias, crear reservas nacionales y subregionales de vacunas y elaborar o actualizar planes de gestión de las epidemias que incluyan planes de preparación, de contingencia y de respuesta. La OMS presta regularmente apoyo técnico sobre el terreno a los países que sufren epidemias.
La respuesta a las epidemias consiste en el tratamiento rápido y apropiado de los casos con cloramfenicol oleoso o ceftriaxona y la vacunación reactiva en masa en los distritos afectados por las epidemias. Se calcula que, cuando se instaura rápidamente, una campaña de vacunación reactiva en masa puede prevenir hasta un 70% de los casos.
Las epidemias que se producen en el «cinturón de la meningitis» constituyen una enorme carga para la salud pública. La OMS está comprometida con la eliminación de la enfermedad meningocócica como problema de salud pública y la capacitación de los servicios de salud convencionales para controlar los casos esporádicos lo antes posible. La disponibilidad y asequibilidad de las vacunas conjugadas es esencial para que se pueda alcanzar este objetivo.
Dr. Avilio Méndez Flores